- Патологическая анатомия.
- V. Классификация (tnm).
- Проведение исследований
- Диагностика.
- Рецепт 4 Среда Гисса с манитом
- Зоб Этиология
- Патогенез
- Среда для анаэробной ферментации сахаров
- III. Зоб определяется при осмотре – “толстая шея”.
- Иммунологические методы исследования молока
- Определение лизоцимов молока по в.И.Мутовину
- Лечение животных, больных маститом.
- V. Огромный зоб.
- Физиотерапия
- II стадия. Ангиопаралитическая.
- Абсцедирующий
Патологическая анатомия.
Рак
молочной железы – преимущественно
аденокарцинома: различают протоковый
и дольковый раки, представленные
инфильтрирующими и неинфильтрирующими
формами.
1.
Папиллярный
рак (1%) –
внутрипротоковое образование с низкой
степенью злокачественности.
https://www.youtube.com/watch?v=ytpressru
2.
Медуллярный
рак (до 10%) –
большая опухоль со слабой способностью
к инвазивному росту.
3.
Воспалительный
рак –
маститоподобный (до 10%) – распространяется
по лимфатическим сосудам кожи с её
покраснением, уплотнением, повышением
общей температуры.
4.
Инфильтрирующий
протоковый скиррозный рак
(70%) – характеризуется образованием гнёзд
и тяжей опухолевых клеток, окружённых
плотной коллагеновой стромой.
5.
Болезнь
Педжета –
экземоподобное поражение соска.
V. Классификация (tnm).
Первичная
опухоль (Т)
Тis
– карцинома
in situ.
Т0
– первичную опухоль не выявляют.
Т1
– первичная опухоль до 2 см в диаметре.
Т2
– первичная опухоль 2-5 см в диаметре.
Т3
– первичная опухоль более 5 см в диаметре.
Т4
– прорастание стенки грудной клетки.
Вовлечение
лимфатических узлов (N)
N1
– подвижные подмышечные лимфатические
узлы.
N2
– спаянные подмышечные лимфатические
узлы.
https://www.youtube.com/watch?v=ytadvertiseru
Отдалённые
метастазы (М) – за пределами молочной
железы и подмышечной области.
Клинические
стадии.
I
стадия:
опухоль до 2 см в диаметре, нет увеличения
лимфоузлов, отдалённых метастазов
(пятилетний уровень выживаемости – 85%).
II
стадия:
опухоль 2-5 см в диаметре, пальпируются
подвижные подмышечные лимфоузлы,
метастазов нет (пятилетняя выживаемость
– 66%).
III
стадия:
опухоль более 5 см в диаметре, пальпируются
лимфатические узлы за пределами
подмышечной области, метастазов нет
(пятилетняя выживаемость – 41%).
IV
стадия:
характеризуется отдалёнными метастазами
(пятилетняя выживаемость 10%).
I.
По происхождению
варикозов:
а) первичный; б) вторичный (тромбоз
глубокой системы вен нижних конечностей).
1-я – варикозные
вены спадаются в горизонтальном
положении;
2-я
– вены спадаются при поднятии нижних
конечностей на 300;
https://www.youtube.com/watch?v=ytdevru
3-я
– вены спадаются при поднятии конечности
на 450.

1 – компенсированная;
2 – субкомпенсированная;
3 – декомпенсированная.
IV.
По характеру
расширения вен:
цилиндрические, змеевидные, мешотчатые,
смешанные.
1 – магистральная
(60%);

2 – диффузная
(40%).
Клиника.
В
стадию компенсации длительное время
больные жалоб не предъявляют и расширение
вен считают лишь косметическим дефектом.
Некоторые из них только после длительной
и тяжёлой нагрузки отмечают ощущение
тяжести и полноты ног.
В
стадии субкомпенсации больные отмечают
чувство тяжести, парестезии, тупые
распирающие боли в конечностях,
пастозность и их отёк к концу дня,
ощущение жжения в области варикоза,
судороги икроножных мышц в ночное время.
В
стадию декомпенсации: постоянная тяжесть
в конечностях, боль, отёки, судороги
икроножных мышц. Появляется пигментация,
индурация и трофические язвы в области
нижней трети голени, внутренней лодыжке.
Присоединяется экзема, рожистое
воспаление, тромбофлебит и кровотечения
из варикозно расширенных вен.
https://www.youtube.com/watch?v=https:accounts.google.comServiceLogin
Больные
хуже себя чувствуют летом, ноги больше
утомляются при работе стоя и при
длительной ходьбе.
Проведение исследований
Бактериологическое
исследование молока (секрета) проводят
сразу после доставки его в лабораторию.
Оставшееся молоко хранят при температуре
не выше 6°С.
Посев молока
(секрета) проводят на мясо-пептонный
агар с цитратной кровью крупного рогатого
скота или дефибринированной кровью
барана (рецепт 1)и
дифференциально-диагностические или
элективные среды.
Для идентификации
выросших культур микроорганизмов
учитывают характер роста колоний и вид
гемолиза на кровяном МПА, проводят
микроскопию мазков, сделанных из
одинаковых по морфологическим свойствам
колоний и окрашенных по Грамму, изучают
культурально-биохимические свойства.
а) Выделение
золотистого стафилококка
Рост на кровяном
МПА. Колонии средние и крупные, выпуклые
с гладкой или шероховатой поверхностью,
ровными краями, золотистого цвета.
Образуют зону
гемолиза.
α-гемолиз
-зона прозрачная вокруг колонии;
β-гемолиз -зона непрозрачная
(матовая.),лучше проявляется
при выдержке посевов в холодильнике
при температуре 5-8°С в течение
24ч; α и β гемолиз смешанный.
При микроскопии
имеют шарообразную форму и располагаются
в виде гроздевидных скоплений, тетрами
или одиночно. По Грамму красятся
положительно.
ДНК-азная активность.
Выделение золотистого стафилококка
ускоренным методом и определение
ДНК-азной активности проводят с
использованием элективной,
дифференциально-диагностической среды
ДНК-новокаинового агара (рецепт
2).
Элективные свойства
среды обусловлены ингибирующим действием
на постороннюю микрофлору новокаина,
дифференцирующие -наличием
ДНК, позволяющей идентифицировать
золотистый стафилококк по его
дезоксирибонуклеазной активности.
Готовят разведение
исследуемых проб молока, (секрета) на
стерильном физиологическом растворе
1:10и 1:100.В чашку Петри
с ДНК-новокаиновым агаром вносят
0,1мл молока (секрета) в разведении
1:100и равномерно распределяют
стерильным стеклянным шпателем по
всей поверхности питательной среды.
Засеянные чашки помещают в термостат
крышками вниз и инкубируют при 37-38°С в
течение22-24ч. Для выделения
ДНК-азной активности золотистого
стафилококка поверхность среды в
чашках с выросшими культурами заливают5-7мл 1н раствора соляной
кислоты. Чашки с кислотой выдерживают2-3мин, затем кислоту
сливают и учитывают результаты,
просматривая чашки в проходящем
свете.
При выделении
культуры стафилококка на кровяном агаре
и наличии изолированной чистой
культуры ДНК-азная активность может
быть определена путем посева на ДНК-агар
(рецепт 3).
https://www.youtube.com/watch?v=ytpolicyandsafetyru
На ДНК-новокаиновом
агаре золотистый, стафилококк растет
в виде крупных круглых колоний с ровными
краями, окруженных зоной просветления
с четкими границами.
Для определения
количества золотистого стафилококка
в 1мл исследуемого молока
(секрета) подсчитывают колонии с зоной
просветления по всей поверхности
среды и полученное число колоний
умножают на 10(брали
0,1мл материала) и на 100(степень разведения).
Каталазная
активность.
На предметное стекло наносят каплю 10%
перекиси водорода и в ней растирают
внесенную бактериологической петлей
чистую культуру микроорганизмов.
При положительной
реакции на каталазу происходит интенсивное
газообразование которое проявляется
вспениванием капли перекиси водорода.
Фермент каталазу содержат стафилококки
и микрококки.
5и разливают в аглютинационные
пробирки по 0,5мл. Бульонную
культуру стафилококка по 0,1мл (2капли) вносят в
пробирки с разведенной кроличьей
плазмой. Для контроля в одну пробирку
с плазмой не вносят культуру, а в
другую засевают заведомо плазмо-аглютинирующий
стафилококк. Пробирки помещают в
термостат при температуре 37°С и через
каждый час в течение 3ч, 18и 24ч учитывают результаты.
При положительной
реакции РПК образуется сгусток, который
не выпадает из пробирки при наклоне или
плавает в плазме.
Золотистый
стафилококк является плазмокоагулируюшим.
Ферментация
манита в анаэробных условиях.Суточную
бульонную культуру стафилококка в
количестве 0,2мл(3-4капли) высевают в пробирку с
0,15% полужидким агаром, содержащим
0,15%манита и индикатор Андраде, под
вазелиновым маслом (рецепт
4).Посевы инкубируют в термостате
при температуре 37°С. Результаты учитывают
через каждые 24 ч, а окончательный
результат -через
5сут.
Появление розового
окрашивания (изменение цвета индикатора)
указывает на ферментацию манита в
анаэробных условиях, что является
дифференцирующим признаком для
золотистого стафилококка.
https://www.youtube.com/watch?v=ytcopyrightru
б) Выделение
стрептококков
Рост на 5% кровяном
МПА.Колонии мелкие, росинчатые,
образуют зону гемолиза α и β, смешанную
или она отсутствует.
При микроскопии
имеют шарообразную, бобовидную форму
и располагаются в виде коротких или
длинных цепочек.
Рост на среде
Карташовой (рецепт 5).В пробирку со средой вносят
1мл исследуемого молока или пересевают
выросшие на кровяном агаре росинчатые
колонии и инкубируют в термостате при
температуре 37°С в течение
18-24ч.

Из пробирок с
измененным цветом среды делаютмазки,окрашивают по Грамму и проводят
микроскопию на предмет обнаружения
стрептококков.
Каталазная
активность.Проводится аналогично
как для стафилококков.
Стрептококки не
содержат фермент каталазу, поэтому с
перекисью водорода дают
каталазоотрицательную реакцию.
Устойчивость к
желчи.Предварительно культуру
стрептококков выращивают в мясо-пептонном
бульоне (МПБ) с I%глюкозы
(рецепт6),а затем вносят
1мл культуры в пробирки с
5мл МПБ, содержащего
40% желчи (рецепт 7)и
ставят в термостат при температуре 37°С
на 24ч.
Полное просветление
бульона указывает на лизис культуры,
помутнение -на рост.
Рост в МПБ с рН
9,б. 1млбульонной культуры
стрептококков, выращенных на МПБ с
глюкозой (рецепт 6),вносят
в пробирку с 5мл МПБ и рН
9,6,инкубируют в термостате при
температуре 37°С в течение
24ч.
Обесцвечивание
среды указывает на наличие роста
стрептококков, восстанавливающих
своими окислительно-восстановительными
ферментами метиленовый синий.
https://www.youtube.com/watch?v=ytaboutru
Этим свойствам
обладают стрептококки серологических
групп Dи N.(по Ленсфильд).
КАМП-тест.Основан на том, что стрептококки групп
В при выращивании на кровяном агаре,
содержащем стафилококковый β-токсин,
образуют дополнительную, ясно выраженную
зону гемолиза эритроцитов барана,
крупного рогатого скота.
Суточную бульонную
культуру β-гемолитического стафилококка
высевают на 5%кровяной
агар сплошной линией по диаметру чашки
Петри. Перпендикулярно к линии посева
стафилококка, не доходя 5-6
мм,высевают ровным штрихом
испытуемую культуру стрептококков. На
одной чашке можно проверить
8-10культур.
КАМП-тест считают
положительным, если четко выражена зона
гемолиза испытуемого стрептококка в
виде усеченного треугольника или
полукруга в зоне β-гемолитического
стафилококка. Наиболее ярко эта зона
проявляется после выдержки чашек в
холодильнике в течение
18-84.
в) Выделение
бактерий группы кишечной палочки (БГКП).
Образцы молока
или колоний с кровяного агара,
морфологические свойства которых
напоминают БРКП, высевают на среду КОДа
(рецепт 9)и помешают в
термостат при температуре 35°С на
24ч.
Изменение цвета
среды из фиолетового в зеленый
свидетельствует о наличии ВГКП.
Идентификацию
эшерихий, бактерий рода энтеробактер
от сальмонелл и протея проводят на среде
Олькеницкого (рецепт 10).Со среды КОДазеленого
цвета посев на среду Олькеницкого в
пробирках проводят бактериологической
петлей на поверхность скоса среды и
внутрь столбика. Посевы инкубируют в
термостате при температуре 37°С в течение
24ч.
Изменение цвета
(глюкоза , лактоза ) скоса и столбика
среды из красного в желтый при отсутствии
почернения внутри свидетельствует
о росте бактерий группы эшерихий.
Изменение скоса
среды и столбика в малиновый цвет
(мочевина ) и почернение внутри столбика
(сероводород ) указывает на рост протея.
Изменение скоса
в красный, столбика в желтый и почернение
внутри столбика указывает на рост
сальмонелл.
г) Выделение
синегнойной палочки.
Бактерии этой
группы при росте на питательных средах
вырабатывают сине-зеленый пигмент
-пиоцианин за счет которого
происходит окрашивание этих сред.
Образцы молока
или колоний с кровяного агара, при
микроскопии которых обнаружены
грамотрицательные палочки, высевают
на МПА и МПБ, культивируют в термостате
при температуре 37°С в течение 24-48ч, дополнительно до 72 ч.
https://www.youtube.com/watch?v=upload
Появление
сине-зеленого окрашивания МПБ и МПА,
роста гладких плоских колоний с ровными
или изрезанными краями указывает на
рост синегнойной палочки, вырабатывающей
пигмент пиоционин.
Из МПБ и МПА делаютмазки,окрашивают по Грамму и
просматривают под микроскопом.
При обнаружении
в мазках грамотрицательных палочек и
изменении цвета сред в сине-зеленый
ставят реакцию для обнаружения пиоционина.
Определение
пиоционина. В пробирку с МПБ добавляют
1млхлороформа, пробирку
встряхивают.
При положительной
реакции хлороформ приобретает зеленый
цвет и опускается на дно пробирки.
У пигментообразующих
сапрофитных бактерии в хлороформе
пигмент не растворяется.
д) Выделение
грибов рода Саndida
Пробы молока в
количестве по 0,1-0,3мл
высевают на 2чашки Петри
с элективной дифференциально-диагностической
средой (рецепт11),равномерно
распределяя материал по поверхности
стерильным шпателем.
Засеянные чашки помещают в термостат
вверх дном при температуре 37°С на
18-20ч.
Контролем служит
посев культуры этого гриба на ту же
самую элективную дифференциально-диагностическую
среду.
После инкубации
чашки Петри просматривают, из подозрительных
колоний делают мазки, окрашивают их по
Грамму или другими методами, а также
делают посев на ту же самую среду для
выделения чистой культуры и выявления
псевдомицелия. Засеянные пробирки
выдерживают в термостате при
температуре 37°С в течение 24ч, затем выдерживают при комнатной
температуре 2суток.
Диагностика.
1.
Самообследование молочной железы по
окончании менструации.
2.
Маммография. Женщинам в возрасте 35 и
более лет проводится 1 раз в два года, а
при наличии факторов риска – ежегодно.
3.
УЗИ проводят для определения солидного
или кистозного характера образования.
4.
Аспирационная биопсия с последующим
цитологическим исследованием материала.
5.
Эксцизионная биопсия – метод выбора в
диагностике заболеваний молочной
железы.
1.
Большую роль играет сбор анамнестических
данных: выяснение причин варикоза, роль
наследственности, инфекционные
заболевания, воспаления, травмы
конечности.
2.
Осмотр проводится в вертикальном
положении (легче выявляется варикоз) и
горизонтальном. Отмечают: цвет кожи,
участки пигментации с нарушенной
трофикой, варикозно расширенные вены,
форму расширения. Измеряют объём
конечности сантиметровой лентой
(симметрично на правой и левой, сначала
лёжа, а затем после 10-15-минутного
пребывания стоя).
3.
Пальпация определяет эластичность и
кровенаполнение венозной стенки, связь
с окружающими тканями, болезненность,
участки уплотнения, кожную температуру.

а)
Пратта-1
– больному в горизонтальном положении
при спавшихся венах накладывают
эластический жгут до паха и просят
пациента походить 5-10 минут. Если глубокая
система вен проходима, то боль отсутствует
– проба положительная;
б)
Маршевая
проба Дельбе-Пертеса
– стоя накладывают жгут на верхнюю треть
бедра и просят больного походить 10
минут. Поверхностные вены спадаются,
значит глубокая система проходима –
проба положительная;
в)
Проба Троянова-Тренделенбурга-Броди –
после пальцевого прижатия большой вены
в горизонтальном положении просят
больного встать , в вертикальном положении
она через 20-30 секунд заполняется сверху.
Клапанная несостоятельность – проба
положительная;
г)
Проба
Гаккенбруха
(кашлевая проба) – при пальцевом прижатии
большой подкожной вены у места впадения
в бедренную вену просят больного
покашлять. Если ощущаются толчки, то
это говорит о несостоятельности
остеального клапана;
д)
Проба Тальмана
– жгутом в положении лёжа туго бинтуют
нижнюю конечность до пахового сгиба,
между турами бинта оставляя 5-6 см. Затем
больного поднимают. Если между турами
бинта появился варикоз, это говорит о
наличии коммуникантной несостоятельности;
е)
Проба Пратта-2
(двухжгутовая проба) также говорит о
несостоятельности коммуникантов.
Основывается
на местных симптомах –
боль, покраснение кожи, повышение
температуры.
При объективном обследовании определяется
болезненность при ощупывании конечности.
Из
дополнительных методов обследования
применяется флебография, которая
позволяет определить протяжённость
тромботического процесса, степень
развития коллатералей.
Рецепт 4 Среда Гисса с манитом
ДНК-агар
К 150мл расплавленного 2%МПА
(рН 8,6)добавляют
150мг ДНК-натриевой соли, растворенной
в 10мл дистиллированной
воды (подщелоченной 2каплями 10%едкого натра).
Среду прогревают 30 мин в
кипящей водяной бане, затем охлаждают
до 50-60°С и добавляют 1,2мл 10% стерильного раствора хлористого
кальция и 13-14мл(8-9%)сыворотки крови крупного рогатого скота
или 8мл (5%)
дрожжевого экстракта.
0,5г кислого фуксина растворяют в
100мл стерильной дистиллированной
воды, добавляют 16,4мл 1н
едкого натра, стерилизуют при 100°С
5мин, хранят в темном месте с притертой
пробкой.
Рецепт
5
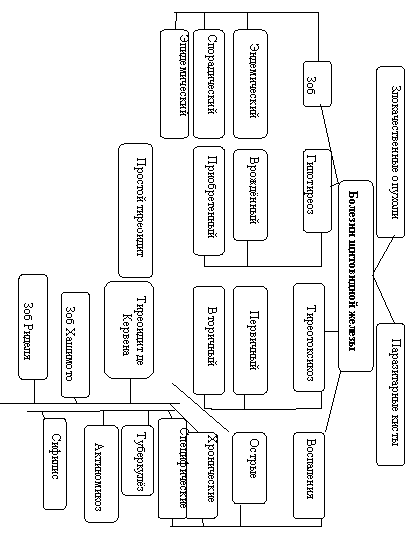
Зоб Этиология
В
1849 году Prevost положил начало йодной теории
в происхождении зобной болезни, что
нашло своё подтверждение в исследованиях
Chatin (1852), обнаружившего уменьшение
количества йода в продуктах питания,
в воде и почве в очагах эндемии зоба.
Hunziker и Nys ещё в 1920 году утверждали, что
зоб в первой стадии – это своего рода
адаптация к йодной недостаточности.
Милку (1962) пишет, что фактически йодная
недостаточность вызывает гиперплазию
и гипертрофию щитовидной железы
вследствие недостаточности биосинтеза
йодных гормонов, а недостаточность
гормонов стимулирует секрецию
тиреотропного гормона (ТТГ), что и
вызывает компенсаторное увеличение
щитовидной железы (зоб).
Однако,
нарушение йодного обмена не единственная
причина возникновения зобной болезни.
Поэтому надо иметь в виду, что кроме
основной причины возникновения зоба
(йодная недостаточность), существуют и
другие, которые способствуют нарушению
обмена йода и возникновению зобной
болезни. К ним следует отнести
неблагоприятные жилищные и санитарные
условия, употребление в пищу однообразных
и неполноценных продуктов питания,
струмогенной пищи (капуста, морковь,
репа, свекла, соевые бобы – производные
тиомочевины), недостаток в пище витаминов,
микроэлементов, белка, длительные
отрицательные эмоции.
1)
сниженным содержанием йода во внешней
среде;
2)
блокирование поступления йода в фолликулы
(действие тиоцианистых соединений);
3)
блокирование синтеза тиреоглобулина
внутри фолликулов (действие производных
тиомочевины);
4)
гормональное перенапряжение (половое
созревание, беременность).
Эндемическим
зобом женщины болеют значительно чаще
(в 8-10 раз), чем мужчины, что подтверждает
последний тезис. С давних времён замечено,
что у многих женщин в период полового
созревания, месячных и беременности
наступает увеличение щитовидной железы.
Для
возникновения тромбофлебита играют
роль три фактора – замедление венозного
кровотока, воспаление стенки вены и
изменения физико-химического состава
крови (то есть нарушается содержание
фибриногена в крови, снижается активность
фибринолиза, повышается содержание
тромбоцитов).
Тромбофлебит
является наиболее частым осложнением
венозного расширения вен. Развитию
тромбофлебита способствует длительное
пребывание в постели, вызванное тем или
иным заболеванием, травмой.
А. Неспецифический
Б. Специфический
(туберкулезный и т.д.).
А. Острый.
Б. Рецидивирующий.
В. Хронический
(свищ прямой кишки)
Патогенез
Сегодня
можно твёрдо говорить о том, что при
зобе наблюдается разрастание ткани
щитовидной железы и равномерное или
неравномерное увеличение органа, что
в начале является результатом
компенсаторной реакции. Милку (1962)
считает зоб комплексной дистрофией,
локализованной в начальной стадии в
щитовидной железе.
рушаться,
что откладывает отпечаток на патогенез.
Поэтому многие авторы различают
эутиреоидный, гипо- и гипертиреоидный
зоб. Если ткань щитовидной железы
разрастается равномерно, то образуется
диффузный зоб. Если в виде очагов с
образованием одного или нескольких
узлов – узловой зоб или аденома. Бывают
и смешанные зобы.
По
гистологическому строению различают
в основном два вида зоба – паренхиматозный
и коллоидный. Увеличение щитовидной
железы может вызвать смещение и сдавление
прилежащих органов и этим обусловить
возникновение функциональных и
органических изменений. При больших
сроках болезни наступают изменения в
органах дыхания, ЖКТ, почках. Любая форма
зоба может явиться началом ракового
процесса (8% больных).
Поражённые
вены расширяются и постепенно удлиняются,
становясь извитыми. Вначале поражаются
отдельные сегменты, а затем весь ствол.
Мышечные элементы венозных стенок в
начале заболевания утолщаются
(гиперфункция), а затем атрофируются,
замещаясь соединительной тканью.
Аналогичные процессы протекают в
клапанном аппарате, что приводит к их
несостоятельности. Всё заканчивается
флебосклерозом.
Застойные
явления в поверхностной системе вен
приводят к недостаточности капиллярного
кровообращения – атрофия мышц, кожи,
выпадение волос, кожа темнеет (индурация).
Ткани
в области голени, подвергшиеся
склерозированию, ведут к сдавлению
сосудов и образованию трофических язв.
При
замедлении кровотока лейкоциты
фиксируются к внутренней оболочке вены
на фоне воспаления его эндотелия.
Наблюдения
свидетельствуют, что тромбофлебит
является одним из ранних симптомов рака
внутренних органов. Такие воспалительные
заболевания, как тиф также способствуют
образованию тромбофлебита.
1.
Местный тромбофлебит – развивается на
фоне варикозного расширения вен.
2.
Тромбофлебит, возникающий после инъекции
склерозирующих или химических веществ.
3. Тромбофлебит на
почве травмы.
4.
Тромбофлебит, возникающий в связи с
нагноительным процессом в мягких тканях.
5.
Тромбофлебит, возникающий вследствие
ишемии, вызванной закупоркой сосудов,
чаще артерий.
Различают:
острые, подострые, хронические и
рецидивирующие тромбофлебиты.
Среда для анаэробной ферментации сахаров
25г
дрожжей растворить в 100мл дистиллированной воды, прокипятить
45мин, затем после охлаждения
центрифугировать при 3000
об/мин в течение 45мин.Слить в колбу и довести до
кипения. Разлить в стерильные пробирки
и поставить в термостат при 37°С на24ч.
На 1л дистиллированной воды внести
10г трипсина Дифко, 1 мл
экстракта дрожжей, 10г
манита (глюкозы), 2г
агар-агара и0,04г
бромкрезолпурина, довести до кипения,
затем стерилизовать в автоклаве при
0,5атм. в течение 20мин. Разлить в пробирки до высоты
10-12см.
Рецепт
13
Кровяной агар с
эскулином
В 1мл МПБ вносят
5г хлорида натрия, 1г эскулина (получают из конского каштана),
20г агар-агара.
В стерилизованную
при 121°С среду в течение 15мин с рН 7,4, охлажденную
до 45-48°С, добавляют 50мл
дефибринированной крови барана, хорошо
перемешивают и разливают в чашки Петри.
Чашки со средой выдерживают в термостате
при 37°С в течение 24ч с
целью просушивания и проверки стерильности.
Чашки хранят в холодильнике при
температуре 4-б°С и используют в течение
15дней со дня приготовления.
Рецепт
14
Водный раствор
пептона
3г
пептона помещают в колбу и доливают до
100мл водопроводной водой,
стерилизуют при 121°С в течение
10мин и хранят в холодильнике при
температуре б-8°С в течение
30суток.
III. Зоб определяется при осмотре – “толстая шея”.
Маститом, как уже говорилось, называется воспаление молочной железы. Его причиной обычно служат гноеродные микробы (например, стафилококк, стрептококк и другие), попадающие через какие-либо повреждения соска (например, трещины, царапины или ссадины) в ткани груди и вызывающие появление воспалительного процесса.
Мастит, возникший у женщин в период грудного вскармливания, называется лактационным. Воспаление, появившееся независимо от кормления малыша, называется нелактационным маститом. По наблюдениям врачей, нелактационный мастит обычно протекает легче, чем лактационный: быстрее лечится и реже переходит в гнойные стадии.
В зависимости от характера воспалительного процесса принято выделять следующие формы мастита: негнойный мастит (серозный и инфильтративный) и гнойный мастит (абсцедирующий, гангренозный и флегмонозный).
Иммунологические методы исследования молока
Оценка
состояния периферических артерий
возможна и также при ангиографии с
цифровой обработкой и чрезкожной
артериальной ангиографии.
Внутривенная
ангиография
с цифровой обработкой изображения
проводится путём введения рентгеноконтрастного
вещества в крупную вену. Метод не требует
пункции артерии и может быть применён
в амбулаторных условиях. К недостаткам
относится невысокая разрешающая
способность и необходимость увеличения
объёма вводимого контрастного вещества.
Артериальная
ангиография
с цифровой обработкой. Используют ту
же технику, что и при внутривенной
ангиографии, но контрастное вещество
вводят в поражённую артерию. Возможно
получение чёткого изображения с помощью
небольшого количества контрастного
вещества. При исследовании пациент
испытывает минимальный дискомфорт.
Обычная
артериография
позволяет получить большие снимки с
чётко видимой исследуемой зоной.
Недостатки: возможно возникновение
серьёзных осложнений (острой почечной
недостаточности и острой дегидратации,
острой артериальной окклюзии, ложной
аневризмы, аллергических реакций).
Транслюмбальная
аортография
– пункция аорты длинной иглой, введенной
в поясничной области. Показания: данное
исследование проводят при наличии
противопоказаний к катетеризации
бедренных артерий (отсутствие пульсаций,
грубый стеноз артерий) или артерий
верхних конечностей. Наиболее частое
осложнение – образование забрюшинных
гематом.
1.
При септических тромбофлебитах, когда
вена тромбирована на всём протяжении,
делают операцию по Троянову-Тренделенбургу
(перевязка большой подкожной вены у
места впадения в бедренную с иссечением
тромбированной вены на всём протяжении).
2.
При тромбозе подвздошной вены проводят
операцию аутовенозного шунтирования
(до места тромбоза большую подкожную
вену на поражённой конечности подшивают
к большой подкожной вене здоровой
конечности, тем самым осуществляется
кровоток в обход тромбированного
участка).
1. Пальцевое
исследование.
2. Ректороманоскопия.
3. Колоноскопия.
4. Рентгенологическое
исследование.
5. Сфинктерометрия.
6.
Морфологические методы (биопсия,
цитологическое исследование).
Иммунологические
факторы молока определяют локальную
резистентность молочной железы, ее
сопротивляемость к развитию воспалительных
процессов, коррелируют с фактором защиты
всего организма и имеют особенности
в зависимости от функционального
состояния органа.
Определение лизоцимов молока по в.И.Мутовину
В основе выявления
лизоцимов положен метод диффузии в агар
и образования зоны задержки роста (ЗЗР)
тест-культуры микроба. На агаровую
пластинку в чашке Петри наносят по
0.2мл суточной бульонной
тест-культуры и равномерно распределяют
по всей поверхности. Выдерживают
20-30мин при комнатной температуре
для пропитывания агара, а затем с
помощью пробойника диаметром
0,8-1см делают 4луночки, в которые вносят по
0,01мл (2капли)
исследуемого молока. Чашки выдерживают
при комнатной температуре (18-20°С)30-40мин, а затем 16-18ч в
термостате при температуре 36-38°С, после
чего измеряют ЗЗР
а) «Лизоцим
молока» – ЛМ
В качестве
тест-культуры используют золотистый
стафилококк штамм ВМ- 57,выделенный из молока здоровой коровы.
Максимальный
уровень ЛМ (25мм и более)
у здоровых коров на2-6месяцах лактации, у больных
-понижен (менее 18мм)
или отсутствует (0).Термостабилен, разрушается при температуре
70°С, в сыром молоке сохраняется до
10дней при температуре 4-6°С.
б) «Лизоцим
вымени» – ЛВ
В качестве
тест-культуры используют слезный
микрококк Флеминга.
Не коррелирует с
ЛМ, повышается уровень в молоке в конце
лактации и у больных маститом коров. В
сыром молоке сохраняется до
10дней при температуре 4-б°С.
в) «Лизоцим
колостральный» -ЛК
В качестве
тест-культуры используют белый стрептококк
штамм.
Максимальные
концентрации ЛК в молозиве, через
10дней после отела его уровень ниже
уровня ЛМ.
г) «Лизоцим
термостабильный» -ЛТ
В качестве
тест-культуры используют золотистый
стафилококк штамм ВМ-57.
Выявляется в молоке
стародойных коров после прогревания
при температуре 70°С в течение
30мин и сохраняется до
1,5-2,0мес., в сыром
молоке сохраняется 5-7дней
д) «Лизоцим
инверсионный» -ЛИ
В качестве
тест-культуры используют розовый
стафилококк штамм 56.
Отсутствует в
молоке здоровых коров, обнаруживается
в секрете пораженных маститом долей
вымени.
е) «Лизоцим
основной»- ЛО
В качестве
тест-культуры используют ацидофильную
палочку штамм 17т. Определяют
методом серийных разведении. В разведения
молока (молозива) вносят в объеме 10%
суточную бульонную тест-культуру,
выдерживают в термостате при температуре
37°С в течение суток, после чего учитывают
рост.
В молозиве ЛО
действует бактерицидно в разведении
1:10 000, на 10-й день после отела в молоке
его антибактериальное действие
проявляется в разведении
1:2-1:4,а у больных маститом коров ЛО
несколько повышается.
Лечение животных, больных маститом.
Лечение коров
при клинически выраженных маститах.
Терапию осущсстнляют, учитывая форму,
течение воспаления вымени,
причинывозникновения, общее состояние
животного. Наиболее эффективно
лечение маститов в первые дни заболевания.
Необходимо соблюдать осторожность в
дозировании лекарственных препаратов
и применении некоторых процедур.
Во время лечения
одновременно применяют две-три процедуры
с учетом их сложности и действия на
организм. Постоянное наблюдение за
больными животными позволяет определить
эффективность терапии и в случае
необходимости изменить способ
лечения.
При острых маститах
коров изолируют, переводят на ручное
доение, пораженные четверти выдаивают
последними в отдельную посуду, секрет
уничтожают, а посуду обеззараживают.
С целью уменьшения секреции молока
коров переводят на диету
— уменьшают
дачу концентрированных и сочных кормов,
заменяя их доброкачественным сеном,
ограничивают водопой.
Моцион коровам
предоставляют с учетом формы мастита
и течении заболевания.
Для лечения маститов
у коров предложено большое количество
методов, из которых наиболее эффективна
патогенетическая терапия. Ветеринарный
специалист должен научно обоснованно
выбирать метод лечения, учитывая
возможность его выполнения в данных
условиях.
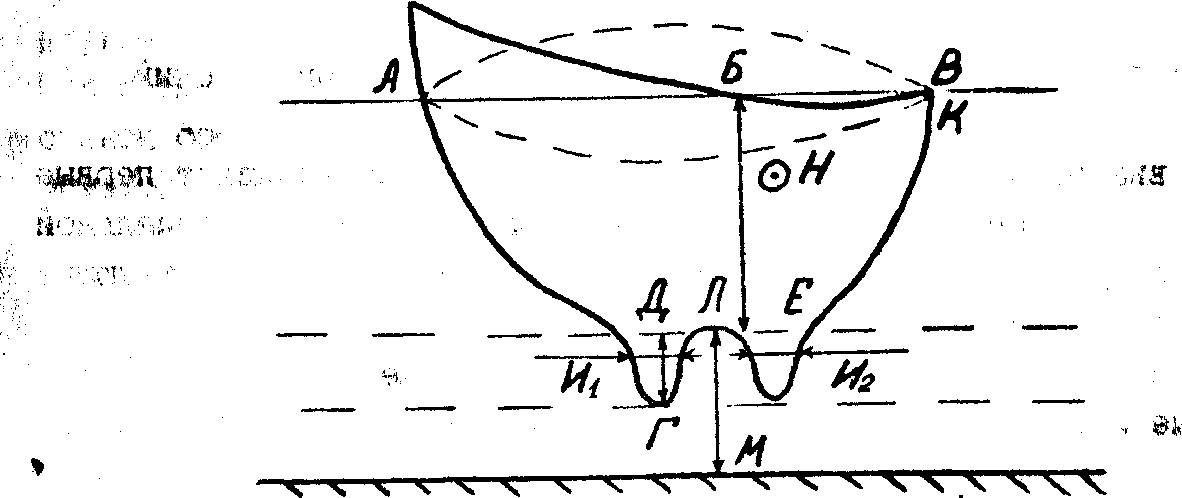
V. Огромный зоб.
Диагностика
не составляет большого труда. Жалобы и
анамнез делают возможным почти у всех
больных безошибочно диагностировать
наличие зоба и даже сделать заключение
об изменении функции щитовидной железы
и возможном её влиянии на соседние
органы.
Большое
значение имеет объективное исследование.
Как уже было отмечено, простой зоб не
вызывает изменений общего состояния и
внешне они выглядят здоровыми, а
выраженность обеспокоенности больных
зависит лишь от типа ЦНС. Только нарушение
функции железы или сдавление ею органов
шеи большим зобом изменяют внешний вид
пациента.
Больные с большим зобом
жалуются на затруднённое дыхание и
удушье при физической нагрузке, наклоне
головы. Огромные зобы, которые сейчас
встречаются крайне редко, могут вызвать
тягостную картину стенозированного
дыхания и резко выраженной одышки. У
этих больных имеются симптомы гипертрофии
правого сердца, а иногда, и сердечно-сосудистой
недостаточности. Сдавление шейного
симпатического ствола вызывает западение
глазного яблока, птоз верхнего века и
сужение зрачка (с-м
Hornera).
Своеобразную
клиническую картину даёт так называемый
“ныряющий” зоб. Он располагается над
вырезкой грудины и при выдохе исчезает.
Во время вдоха он вновь появляется.
“Ныряющие” зобы, как и загрудинные, по
мере увеличения вызывают затруднённое
дыхание и приступы удушья.
Почти
исчерпывающие сведения врач получает
при объективном исследовании статуса.
Простой осмотр в хорошо освещённой
комнате обнаруживает выпячивание
передней поверхности шеи, соответствующее
форме зоба. Запрокидывание головы назад
делает выпячивание более заметным. При
глотании зоб следует за глотательными
движениями, поднимаясь во время глотания
вверх, а затем занимает прежнее положение.
Невидимый при осмотре зоб (II степень)
во время глотания становится видимым.
Перкуссию
проводят при необходимости дифференцировать
зоб от дивертикула пищевода.
При
пальпации определяют локализацию,
величину, консистенцию, подвижность,
смещаемость и болезненность зоба.
Паренхиматозный зоб имеет мягкую
консистенцию, коллоидный – плотнее,
фиброзный – очень плотный. Если зоб
узловой, то необходимо определить число
узлов, их отношение между собой, щитовидной
железой и подлежащими тканями.
Лабораторное
исследование включает общий анализ
крови, коагулограмму, общий анализ мочи
и, при показаниях, – другие тесты. Для
дифференциальной диагностики необходимо
определить основной обмен и сделать
ЭКГ.
Осложнённые
формы зоба (дыхательная недостаточность,
осиплость голоса, дисфагия, сдавление
сосудисто-нервного пучка) требуют более
подробного исследования.
В
диагностике загрудинного зоба помогает
рентгенологическое (пневмотиреоидография)
и УЗИ-исследование. Функциональное
состояние щитовидной железы определяется
с помощью исследования поглощения
железой радиоактивного иода – йод 123
(123I)
и йода-131 (131I).
Сканирование щитовидной железы при
помощи изотопов технеция (99
Тс) позволяет
выявить области пониженного накопления
радионуклида (“холодные” узлы),
обнаружить эктопические очаги щитовидной
железы. Этими данными нужно располагать
для более точного выбора лекарственной
терапии и определения объёма операции.
Физиотерапия
Физические методы
лечения предусматривают применение
холода в первые сутки воспаления вымени
для снижения болевой реакции, уменьшения
выпота из кровеносных сосудов жидкой
части крови в ткани вымени. Пораженную
четверть обливают холодной водой,
обмазывают жидкой глиной с уксусом
(2—3 столовых
ложки на
1 л воды);
если глина высыхает, ее поливают
холодной водой. Холод применяют не
более
3—4 ч.
Осторожное
сдаивание
пораженной четверти вымени, т. е. через
каждые
2—3 ч,
показано при всех формах мастита. Оно
обеспечивает опорожнение цистерны,
удаление с секретом токсических
веществ и возбудителей заболевания,
уменьшает внутривыменное давление,
снижает болевую реакцию, что положительно
влияет на процесс выздоровления.
Массаж вымени
применяют при серозном мастите снизу
вверх, чтобы улучшить отток крови и
лимфы, при катаральном
— сверху
вниз для лучшего перемещения сгустков
и экссудата из молочных ходов в
цистерну и выведения их из
вымени при
доении. Массаж способствует ускорению
рассасывания воспалительной
инфильтрации, активизирует
нервно-рефлекторные процессы в
молочной железе, улучшает обмен веществ,
лимфо- и кровообращение, увеличивает
приток питательных веществ к тканям.
Если в цистерне
больной четверти скопилось много
труд-ноудаляемых сгустков и хлопьев,
препятствующих сдаиванию, то для их
разжижения вводят в вымя
40—50 мл
теплого 2—3%-ного
раствора соды или 1—2%-ного соле-содового
раствора. Вымя слегка встряхивают и
через
20—30 мин
сдаивают. Не рекомендуется частое
проведение катетеризаций, так как
длительное раздражение воспаленной
слизистой оболочки может вести к
сужению сокового канала и цистерны.
Тепло
назначают на
3—5-й день
при ослаблении воспалительной реакции
в стадии разрешения воспалительного
процесса. Для этого применяют
согревающие компрессы, парафино- и
озокеритотерапию, тиосульфатную грелку,
а также облучение лампами соллюкс и
инфраруж. Под воздействием тепла
усиливаются трофические процессы и
ускоряется рассасывание воспалительного
инфильтрата.
Для согревающих компрессов
лучше использовать винный или камфорный
спирт, способ наложения компресса
обычный. При парафинотерапии на чистую,
сухую кожу вымени с выстриженным
волосяным покровом наносят широкой
кисточкой расплавленный парафин
температурой
60 °С. На
образовавшийся слой наносят еще несколько
слоев парафина, подогретого до 900
С.
Для
удержания тепла поверх парафина
накладывают клеенку, затем слой ваты и
марли. Процедуру повторяют ежедневно.
При озокеритотерапии озокерит, нагретый
до
100— 110°С,
разливают в кюветки, на дне которых
находится клеенка, слоем
1,5—2,5 см.
Размер первой кюветки
46х46 см,
второй—66х66
см.
Озокерит из второй кюветки температурой
65—70
°С прикладывают к чистой, сухой коже
пораженной четверти вымени. Чтобы
дольше сохранить тепло, поверх пленки
накладывают теплый навымник. Озокерит
из первой кюветки, остывший до температуры
50—650
С, накладывают на поясницу и крестец.
Для лучшего сохранения тепла клеенку
накрывают ватником.
Лечение
тиосульфатной грелкой основано
на использовании эффекта теплоемкости
кристаллического тиосульфата натрия
при его расплавлении и последующей
активной теплоотдачи при обратной
кристаллизации. Грелка массой
500—700 г
представляет собой двухслойную
полиэтиленовую пленку, между слоями
которой в герметических камерах
содержится
2,5— 3 г
препарата.
Тепловая
ультрафиолетовая и ультразвуковая
терапия.
Лампой соллюкс и инфраруж вымя облучают
два раза в день в течении
30—60 мин.
Ее устанавливают на расстоянии
60— 80 см от
вымени.
Ультрафиолетовое
облучение проводят стационарной
ртутно-кварцевой лампой с горелкой
ПРК-2 или настольной ртутно-кварцевой
лампой с горелкой ПРК-4. Расстояние от
лампы до вымени
60—100 см,
облучение проводят в нарастающих дозах
от
5 до
20 мин.
Для ионофореза
используют портативный аппарат для
гальванизации. Электродами служат
свинцовые пластинки толщиной
2—3 мм
площадью
200—300 см2.
Вымя обмывают, высушивают полотенцем.
Густой волосяной покров выстригают,
смазывают раствором йода и покрывают
коллодием. К коже пораженной части
вымени прикладывают байковую прокладку
толщиной около
1 см,
смоченную в растворе лекарственного
вещества, с противоположной стороны—
прокладку,
смоченную физиологическим раствором.
Электроды протирают спиртом и накладывают
на обе прокладки, сверху кладут матерчатую
сухую прокладку и фиксируют их резиновыми
бинтами. Допустимая сила постоянного
тока
0,5 А на 1
см2
площади электрода. Ионофорез назначают
1—2 раза в
день по
30—60 мин.
Лечебными препаратами могут быть
1— 2%-ный
раствор новокаина, 3%-ный раствор калия
йодистого, антибиотики. Калий йодистый
и пенициллин вводят с отрицательного,
а новокаин со стрептомицином
— с
положительного электрода.
Маститы лечат
также ультразвуком. С этой целью применяют
ветеринарный ультразвуковой терапевтический
аппарат. На коже пораженной четверти
выбривают волосы, протирают ее 70°-ным
спиртом, раствором фурацилина
(1 : 5000) или
другим дезинфицирующим средством и
смазывают
50%-ным
раствором глицерина.
Ультразвуковую
головку медленно передвигают по
поверхности кожи больной четверти
вымени. Процедуру начинают с малых доз
излучения—0,6—0,9
Вт/см2,
а затем увеличивают до
1,2—2 Вт/см2.
Время воздействия 5—15
мин. Ультразвуковые процедуры проводят
ежедневно. Коровы, больные серозным или
катаральным маститом, выздоравливают
через
4—6
ультразвуковых процедур.
II стадия. Ангиопаралитическая.
По степени тяжести воспаление молочных желез бывает лёгким, средним и тяжёлым. При начальной стадии развития патологического процесса рассматривается возможность амбулаторного лечения. При средней и тяжёлой стадии воспаления требуется госпитализация в отделение гинекологии.
Формы мастита:
- Серозная стадия. Проявляется тяжестью и напряжением внутри молочной железы. Острый серозный мастит не всегда характеризуется повышением температуры тела до невысоких цифр. Сцеживание молока сопровождается болезненностью, не приносит облегчения самочувствия. Выздоровление может происходить самостоятельно. Но если боль в груди сохраняется на протяжении 2 дней – состояние требует медикаментозного вмешательства.
- Инфильтративная. Острый мастит этой формы характеризуется повышением температуры тела и формированием уплотнений без чётких границ. Молочная железа деформирована, значительно увеличена в размерах.
- Деструктивная. Является продолжением инфильтративной формы, не устранённой своевременно. На этой стадии происходит разрушение железистой ткани. Острый гнойный мастит характеризуется повышением температуры тела, в 90% клинических случаев предполагает хирургическое вмешательство.
Гнойный мастит делится на абсцедирующий, инфильтративно-абсцедирующий, флегмонозный и гангренозный тип.
Абсцедирующий
Внутри груди формируются полости («карманы»), наполненные большим количеством гнойного содержимого. Их локализация может отличаться. Скопление патологических масс формируется возле соска, позади железистой ткани, под кожей, за пределами груди. Инфильтрат размягчён, что легко определяется пальпаторно (путём прощупывания). Состояние пациентки при остром мастите этой формы характеризуется:
- слабостью и снижением уровня артериального давления;
- болью в поражённой молочной железе с переходом на лопатку;
- увеличением подмышечных лимфатических узлов
- повышением температуры тела.
Лечение воспаления этой формы – исключительно хирургическое. Если длительное время не устранять гнойные массы, их скопление приводит к развитию сепсиса. Это состояние характеризуется заражением крови и опасно летальным исходом.
Протекает намного тяжелее, чем абсцедирующий. Главные признаки состояния пациентки:
- Выраженная боль и пульсация внутри области воспаления.
- Увеличение лимфатических узлов (подмышечных, подчелюстных).
- Повышение температуры тела до высоких цифр.
- Общая интоксикация, которая проявляется слабостью, вялостью, снижением работоспособности.
Эта форма острого мастита характеризуется формированием уплотнения внутри грудной железы. Инфильтрат состоит из нескольких более мелких гнойников, отличающихся по форме и размеру. Множественные воспалительные элементы внутри уплотнения не разрастаются до больших объёмов. Это создаёт ошибочное ощущение однородности инфильтрата. Примерно у 50% пациенток он локализован внутри грудной железы, его размер составляет 2 кв. см.
Характеризуется обширным гнойным поражением грудной железы. Она отёчная, напряжённая, болезненная. Имеет синюшный оттенок, сосок втянут, общая температура тела повышена до высоких цифр. Из-за нарушения сна и общей интоксикации у пациентки наблюдается спутанность сознания.
Внимание! Флегмонозный острый мастит может развиваться вследствие самостоятельного выдавливания гнойника молочной железы.
Лечение патологии этой формы – преимущественно хирургическое (очаг нагноения обязательно дренируют).
Изначально протекает в виде воспалительного процесса, затем к нему присоединяется анаэробная инфекция и состояние отягощается. Развивается вследствие вовлечения в инфекционно-воспалительный процесс кровеносных сосудов молочной железы. Из-за этого кровоснабжение тканей нарушается, и они принимают сначала багрово-синюшный, а затем чёрный цвет. Клинические проявления патологии – сильная боль в груди, снижение уровня артериального давления, спутанность сознания.
Общие симптомы воспаления молочных желез – боль, повышение температуры тела, наличие прощупываемых комков, интоксикация, снижение работоспособности.
Приступы
побледнения в этой стадии повторяются
редко, изменяется цвет кожи – она
становится синевато-багрового цвета.
Отёчность и пастозность пальцев
становится постоянной. Длительность
стадии 3-5 лет.
III стадия.
Трофопаралитическая.
В
эту стадию появляются трофические
нарушения в виде язв, некрозов,
захватывающих мягкие ткани 1-2 концевой
фаланги. Когда появляется демаркационная
линия, некроз отторгается с образованием
длительно незаживающих язв.
Лечение
комплексное, как и при других облитерирующих
заболеваниях.
ЗАБОЛЕВАНИЯ ВЕН
Доц. А.Г. Иванов
Варикозное
расширение вен нижних
конечностей
– заболевание с прогрессирующим течением,
вызывающее необратимые изменения в
поверхностных, коммуникантных и глубоких
венах нижних конечностей.
Болеют 15-17% населения,
в молодом возрасте, женщины в 2 раза чаще
мужчин.
Заболевание
вызывает такие осложнения, как
тромбофлебиты, трофические язвы, экземы,
дерматиты и в 48% случаев приводят к
инвалидности.
Хирургическая
анатомии вен нижних конечностей
Подкожные
вены. Большая
подкожная вена начинается от венозной
сети пяточной области – передний край
внутренней лодыжки – медиальная
поверхность голени – передне-медиальная
поверхность бедра – не доходя до пупартовой
связки, впадает в бедренную вену. По
ходу в неё впадает ряд поверхностных
вен голени, передняя бедренная вена,
добавочная подкожная вена.
Вена имеет
несколько клапанов, последний, остеальный
– у места впадения в бедренную вену. По
строению венозная система бывает:
магистральная, промежуточная, рассыпная.
Малая подкожная вена является продолжением
латеральной вены. Она огибает сзади
латеральную лодыжку, продолжается по
задней поверхности голени, где принимает
многочисленные вены задней и латеральной
поверхности голени и анастомозирует с
глубокими венами и с большой подкожной
веной.
Глубокая
система.
Берёт начало от подошвенной сети мелких
вен (задние и передние большеберцовые
вены, сливаясь в верхней трети голени,
образуют подколенную вену, которая
переходит в бедренную).
Для
препятствия обратного кровотока в венах
находятся клапаны
(на голени их до 20, на бедре – 2-4).
Большое
значение играют коммуникантные
вены, которые
соединяют магистральные подкожные вены
с глубокими (их 20-50). Наибольшее их
количество находится на внутренней
поверхности голени. Они также имеют
клапаны. Их задача – направлять ток крови
из поверхностной системы в глубокую.
В
норме 80-90% оттока крови из нижних
конечностей осуществляется по системе
глубоких вен.
Режим:
применение эластических повязок и
организация рационального режима
физических нагрузок. Ориентир для выбора
двигательного режима, длительности
пребывания на ногах – изменение степени
отёчности конечности.
Медикаментозное
лечение:
антикоагулянты непрямого действия
(например, фенилин), средства, препятствующие
агрегации тромбоцитов (трентал,
реополиглюкин), вещества, повышающие
фибринолитическую активность крови
(никотиновая кислота).
II
стадия
медикаментозного лечения обычно не
требует. Рациональный режим труда и
отдыха, постянное ношение эластических
повязок (бинты, чулки), уменьшение
избыточной массы тела, нормализация
деятельности кишечника, ограничение
физических нагрузок – основные врачебные
назначения.
III
стадия
характеризуется развитием целлюлита,
ограниченных тромбозов поверхностных
и глубоких вен, дерматита, трофических
язв, поэтому необходима лекарственная
терапия. Патогенетически обосновано
устранение венозной гипертензии –
основной причины образования язв. Для
этого можно использовать медицинский
сдавливащий бинт, накладываемый на одну
или две недели до заживления язвы.
Для
эластической компрессии поражённой
конечности применяют также цинк-желатиновые
повязки. Разогретой пастой, содержащей
оксид цинка, желатин и глицерин,
промазывают марлевые бинты, накладывают
их в 2-3 слоя на поражённую ногу, находящуюся
в возвышенном положении. Если за три
недели ношения повязки трофическая
язва не заживает, повязку накладывают
повторно.
Оперативное
лечение.
Консервативная тактика в лечении
посттромботической венозной недостаточности
не оправдала надежд многих поколений
хирургов, поскольку ограничивается
только методами заивления трофических
язв, не устраняя причину их образования
(следовательно, неизбежны рецидивы). На
современном этапе развития флебологии
в основу лечения посттромботической
болезни положена хирургическая коррекция
нарушений оттока в глубоких магистральных
сосудах системы нижней полой вены.
Наиболее
широко применяют оперативные вмешательства
на перфорантных венах для устранения
патологического перетока из глубоких
вен в поверхностные (операция Линтона).
Основная
задача восстановительной хирургии
посттромботической болезни – восстановление
в реканализованных венах функции
клапанов путём их коррекции, свободной
пересадки или направление оттока крови
через крупные вены, содержащие полноценные
клапаны (операции Пальма, Введенского,
Уоррена и др.).
II стадия – при
физической нагрузке;
III
стадия – при ходьбе и перемещении тела
в вертикальном положении.
I степень –
недержание газов;
II степень –
недержание газов и жидкого кала;
III степень –
недержание твёрдого кала.
Лечение.
Из
современных методов лечения принята
операция по Кюммеллю-Зеренину (ретропексия
к мысу крестца) – при I и II стадии выпадения.
https://www.youtube.com/watch?v=ytcreatorsru
При
III стадии выпадения и I и II степени
недостаточности сфинктера эту операцию
комбинируют с сфинктеролеваторопластикой.








